Longklachten door medicijnen
Medicijnen zijn belangrijk, maar niet zonder risico. Naast het gewenste effect kunnen ze ook bijwerkingen veroorzaken — soms zelfs in de longen. Dan spreken we van een door medicijnen veroorzaakte longaandoening (drug-induced). Bij zo’n reactie raakt het longweefsel beschadigd of geïrriteerd. Daardoor wordt het moeilijker om zuurstof op te nemen, met klachten zoals kortademigheid, hoesten en vermoeidheid.
Wat je niet kent, herken je niet.
Juist daarom is het belangrijk om deze vorm van longschade tijdig te herkennen.

Waarom reageert niet iedereen hetzelfde?
Niet iedereen reageert hetzelfde op medicijnen. Zelfs bij gelijke dosering kunnen effecten sterk verschillen. Dat komt door o.a.:
– leefstijl, bijvoorbeeld roken
– combinatie van meerdere medicijnen
– andere aandoeningen
– wisselwerkingen tussen middelen
– én verschillen in erfelijke aanleg
Soms versterken medicijnen elkaar, soms werken ze elkaar tegen. Dat maakt zorgvuldige afstemming essentieel.
De rol van erfelijke aanleg (farmacogenetica)
Een belangrijke sleutel ligt in de farmacogenetica: de invloed van erfelijke factoren op de verwerking van medicijnen.
In het lichaam zorgen enzymen (zoals het CYP450-systeem) voor de afbraak van medicijnen. Kleine genetische verschillen kunnen ertoe leiden dat een medicijn onvoldoende werkt of juist opstapelt en bijwerkingen veroorzaakt. Dit kan verklaren waarom klachten soms onverwacht ontstaan.
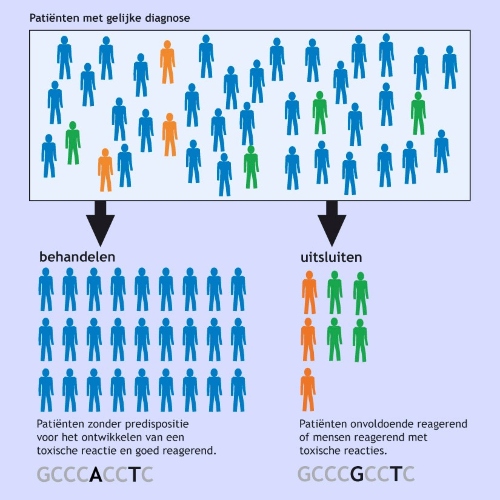
Farmacogenomische kennis toegepast in de medische praktijk. Het is van belang de mensen die reageren op een bepaald geneesmiddel met de gewenste reactie te kunnen onderscheiden van degenen die reageren met een toxische reactie of niet reageren. Zie ook: O. Bekers. De rol van farmacogenetica bij het voorschrijven van medicatie in de praktijk. ild care today 2009 (link)
Medicatie op maat
De ild care foundation pleit al decennialang voor medicatie op maat.
Niet elk medicijn past bij elke persoon. Wat voor de één werkt, kan voor de ander schadelijk zijn. Een persoonlijke benadering is daarom essentieel — met aandacht voor effectiviteit én veiligheid. Leek ook het interview met hoogleraar farmacogenetica prof. Ron van Schaik: ‘Weten dat het kan’

Farmacogeneticapas
Via de huisarts of specialist kan een farmacogeneticapas worden aangevraagd. Deze pas geeft inzicht in hoe het lichaam medicijnen verwerkt en welke afwijkingen er zijn waar rekening mee gehouden moet worden. Dit helpt artsen en apothekers om betere en veiligere keuzes te maken.
Samen met het Bijwerkingencentrum Lareb werkt het researchteam van de ILD Care Foundation aan meer inzicht in door medicijnen veroorzaakte longaandoeningen of te wel adembenemende geneesmiddelen. Het doel is om deze aandoeningen eerder te herkennen, gerichter te behandelen en blijvende schade zoveel mogelijk te voorkomen.

Aanvragen farmacogeneticapas
Het al mogelijk om via de huisarts of behandelend specialist een farmacogeneticapas aan te vragen. Hierop komen de enzymen te staan die de meest gangbare medicijnen verwerken, met de eventuele afwijkingen, zodat bij medicijngebruik artsen/apothekers hiermee rekening kunnen houden. Zie voorbeeld van een patiëntenfolder van het Radboud UMC en Maastricht UMC: LINK
Wanneer moet u alert zijn?
Ontstaan er nieuwe of onverklaarde longklachten na het straten van nieuwe medicatie? Wacht niet, maar bespreek dit met uw arts of apotheker. Herkennen maakt het verschil.
Relevante artikelen
Drent M, Bast A, Jessurun NT.
Longtoxiciteit veroorzaakt door medicatie: een onderschat probleem.
Pil 2024 (maart): 39-44.
Drent M, Wijnen PA, Jessurun NT, Harmsze AM, Bekers O, Bast A.
Drug-gene risk stratification in patients with suspected drug-induced ILD.
Drug Saf. 2024;47(4):355-363. doi: 10.1007/s40264-024-01400-0
Jessurun NT, Drent M, Wijnen PA, Harmsze AM, van Puijenbroek EP, Bekers O, Bast A.
Role of Drug-gene interactions and pharmacogenetics in simvastatin-associated pulmonary toxicity.
Drug Saf. 2021;44(11):1179-1191. doi: 10.1007/s40264-021-01105-8.
Jessurun NT, Drent M, van Puijenbroek EP, Bekers O, Wijnen PA, Bast A.
Drug-induced interstitial lung disease: role of pharmacogenetics in predicting cytotoxic mechanisms and risks of side effects.
Curr Opin Pulm Med 2019;25(5):468-477. doi: 10.1097/MCP.0000000000000590.
Drent M, Wijnen P, Bast A.
Interstitial lung damage due to cocaine abuse: pathogenesis, pharmacogenomics and therapy.
Curr Med Chem 2012; 19: 5607-5611.
Wijnen PAHM, Bekers O, Drent M.
Development of cocaine-induced interstitial lung damage in two CYP2C and VKORC1 variant allele carriers.
Mol Diagn Ther 2011; 15: 177-180.
Wijnen PAHM, Linssen CFM, Haenen GR, Bekers O, Drent M.
Variant VKORC1 and CYP2C9 alleles in patients using coumarin based anticoagulants associated with risk of diffuse alveolar haemorrhage.
Mol Diagn Ther 2010; 14: 23-30.
Wijnen PAHM, Bekers O, Drent M.
Relationship between drug-induced interstitial lung diseases and CYP polymorphisms.
Curr Opinion Pul Med 2010; 496-502.
Wijnen PAHM, Limantoro I, Drent M, Bekers O, Kuijpers PMJC, Koek GH.
Depressive effect of an antidepressant: therapeutic failure of venlafaxine in a case lacking CYP2D6 activity.
Ann Clin Biochem 2009; 46: 527-30.
Wijnen PAHM, Drent M, Nelemans P, et al.
Role of cytochrome P450 polymorphisms in the development of pulmonary drug toxicity: a case-control study in the Netherlands
Drug Saf; 2008: 31: 1125-34.
Verslag van het congres getiteld: ‘Drug-induced, occupational and environmental related lung diseases.’
Utrecht, 30 september 2004, Karel V.
Drent M, Wessels S, Jacobs J, Thijssen H.
Association of diffuse alveolar haemorrhage with acquired vitamin K deficiency.
Respiration 2000;67:697.
Drent M.
(Dex)fenfluramine-induced interstitial pneumonitis.
Eur J Intern Med 2000; 11: 290.
Wilschut F, Cobben N, Thunissen F, Lamers R, Wouters E, Drent M.
Recurrent respiratory distress associated with carbamazepine overdose.
Eur Respir J 1997; 10: 2163–2165.
Drent M, Kuks, P, van de Bosch J, Brandt K-H.
Psychische klachten door overdosering theofylline; noodzakelijkheid van spiegelcontrole.
Ned Tijdschr Geneesk 1993; 137: 1831-35.